اختلالات اضطرابی (Anxiety Disorders) یکی از شایعترین اختلالات روانپزشکی است که میلیونها نفر در سراسر جهان را تحت تأثیر قرار میدهد. بر اساس آمارهای معتبر، شیوع این اختلال در طول زندگی افراد حدود ۱۰ تا ۳۰ درصد تخمین زده میشود (1)، به طوری که تقریباً ۱ نفر از هر ۵ بزرگسال (2) و ۱ نفر از هر ۸ کودک و نوجوان (3) ممکن است به آن مبتلا شوند. علائم اختلالات اضطرابی معمولاً شامل نگرانی بیش از حد و مداوم درباره مسائل روزمره، ترسهای غیرمنطقی مانند ترس از موقعیتهای اجتماعی یا حملات پانیک ناگهانی، و علائم فیزیکی مانند تپش قلب، تعریق، لرزش، یا تنگی نفس میشود. این علائم نه تنها باعث ایجاد پریشانی شدید میشوند، بلکه تأثیرات عمیقی بر زندگی روزمره بیماران میگذارند؛ به عنوان مثال، حدود ۴۰ درصد از بزرگسالان مبتلا به اختلالات اضطراب دچار اختلال جدی در عملکرد روزانه میشوند، در حالی که بسیاری دیگر اختلال متوسط یا خفیف را تجربه میکنند. علاوه بر این، اختلالات اضطراب میتواند منجر به افسردگی، اضطراب مزمن، مشکلات روابط اجتماعی و حتی اختلال در کار یا تحصیل شود، به گونهای که بیش از ۷۰ درصد افراد مبتلا گزارش میدهند که این بیماری تأثیر قابل توجهی بر کیفیت زندگیشان داشته است (3).
اهمیت تشخیص دقیق اختلالات اضطرابی غیر قابل انکار است، زیرا این اختلالات اغلب دیر تشخیص داده میشوند یا با بیماریهای دیگر اشتباه گرفته میشوند، که منجر به تأخیر در درمان مناسب و افزایش رنج بیماران میگردد (4). تشخیص نادرست اختلالات اضطراب میتواند عواقب جدی مانند ایجاد افسردگی شدید، تمایلات خودکشی، و کاهش کیفیت زندگی را به همراه داشته باشد (4). تمایز اختلالات اضطرابی از اختلالات مشابه مانند افسردگی عمده (MDD)، اختلال دوقطبی (Bipolar Disorder)، اختلال استرس پس از سانحه (PTSD)، اختلال کمبود توجه/بیشفعالی (ADHD) و حتی برخی اختلالات سوءمصرف مواد ضروری است، زیرا علائم همپوشانی مانند نگرانیهای تکراری، مشکلات تمرکز، یا علائم فیزیکی مانند تپش قلب میتواند پزشکان را به اشتباه بیندازد (5). دانستن این تشخیص های افتراقی نه تنها به انتخاب درمان صحیح کمک میکند، بلکه از عوارض جانبی درمانهای نامناسب جلوگیری مینماید و مسیر بهبودی را تسریع میبخشد. روش های سنتی تشخیص اختلالات اضطرابی عمدتاً بر پایه ارزیابیهای بالینی استوار است، که شامل مصاحبههای نظاممند با بیمار، بررسی تاریخچه پزشکی، و استفاده از معیارهای تشخیصی مانند DSM-5 میشود. ابزارهایی مانند مقیاس BAI برای ارزیابی شدت علائم اضطراب عمومی و برای سنجش علائم کلی اضطراب به کار میرود، که بر اساس گزارشهای خود بیمار یا مشاهدههای بالینی عمل میکند. با این حال، این روشها Subjective و وابسته به گزارشهای بیمار هستند که ممکن است تحت تأثیر عوامل فرهنگی، شرم، یا عدم آگاهی تحت تأثیر قرار گیرند. به عبارتی دیگر میتوان گفت دقت آنها محدود است (6). در مقابل، روشهای Objective نوین مانند تصویربرداری عصبی (مثل fMRI) و به ویژه الکتروانسفالوگرافی کمّی (QEEG) در سالهای اخیر نقش پررنگی در تشخیص دقیق اختلالات اضطرابی ایفا کردهاند (7).QEEG ، که الگوهای فعالیت الکتریکی مغز را به صورت کمّی اندازهگیری میکند، میتواند تفاوتهای قابل توجهی در فعالیت مغزی افراد مبتلا به اختلالات اضطراب نشان دهد (8). این روش، نه تنها به تشخیص افتراقی کمک میکند (مانند تمایز اضطراب از ADHD)، بلکه در پیشبینی پاسخ به درمانهای دارویی یا رواندرمانی، و حتی شخصیسازی درمانها مانند نوروفیدبک مؤثر است (8). با استفاده از QEEG، پزشکان میتوانند درمان را بر اساس الگوهای مغزی منحصربهفرد هر بیمار تنظیم کنند، که این امر دقت و کارایی فرآیند درمانی را به طور قابل توجهی افزایش میدهد.
یکی از روشهای نوین و عینی که در تشخیص و پایش اضطراب نقش پررنگی دارد، الکتروانسفالوگرافی کمّی (QEEG) است (9). QEEG با کمّی سازی فعالیت الکتریکی مغز، الگوهای مرتبط با اضطراب را آشکار میکند و میتواند بیومارکرهای الکتروفیزیولوژیک سودمندی برای کمک به تشخیص، برآورد شدت اضطراب، و شخصیسازی درمان ارائه دهد (10). با این حال، این یافتهها ناهمگوناند؛ برخی مطالعات افزایش توان در باندهای مشخص و برخی کاهش آنها را گزارش کردهاند. این ناهمگونی احتمالاً از تفاوت زیرشاخههای بیماری (مثل اضطراب فراگیر، اجتماعی، هراس/پانیک، PTSD)، سن، و تفاوتهای روششناختی ناشی میشود (11).
در بررسی نورومارکرهای Anxiety شواهدی از کاهش شاخصهای غیرخطی دیده میشود. برای مثال کاهـش Approximate Entropy در باند آلفا )مثلاً در P8) و افت نمای لیاپانوف (LE) در تتا، آلفا و بتا (12). همچنین، Detrended Fluctuation Analysis (DFA) در باند بتا با افزایش شدت اضطراب رابطه معناداری نشان میدهد (13). این الگوها، به سوی کاهش «تنوع/پویایی» فعالیت عصبی و اختلال در پردازش اطلاعات در شبکههای عصبی مربوط به اضطراب اشاره دارند.
الگوهای عدمتقارن در اضطراب گستردهاند: برای مثال آسیمتری آلفای پیشانی/آهیانه در بزرگسالان و کودکان مشاهده میشود (19)، این در حالی است که آلفای راستگرا در پیشپیشانی/پیشانی جانبی ، و بتای راستگرا در پارییتال مشاهده میشود (20).
با وجود ارزشمندی بیومارکرهای QEEG در ارزیابی اختلالات اضطرابی، ناهمگونی قابلتوجه الگوهای الکتروفیزیولوژیک میتواند برای پزشکان و روانپزشکان چالشبرانگیز باشد (21). تفاوت بین زیربیماریها (مثل اضطراب فراگیر، اضطراب اجتماعی و پنیک)، سن، شدت علائم، و همبودهایی مانند افسردگی یا ADHD بهعلاوهی تفاوتهای روششناختی ثبت و پیشپردازش سبب میشود نتایج طیفی، همیشه همسو نباشند. برای نمونه، در حالیکه برخی مطالعات افزایش توان باند های فرکانسی آلفا، تتا، بتا و گاما را نشان میدهند، برخی مطالعات دیگر نشان دهنده کاهش این باندهای فرکانسی هستند (22). این ناهمگونیها گاهی تمایز اضطراب از اختلالات دیگر (مانند افسردگی یا ADHD) را دشوار میکند و میتواند به تردید در تفسیر، تأخیر در آغاز درمان مناسب، یا اتخاذ روشهای درمانی با اثربخشی پایینتر بینجامد (21). این مشکلات نشان دهنده نیاز به ابزارهایی است، که بتوانند این ناهمگونی را مدیریت و الگوهای فرد-محورِ هر بیمار را دقیقتر آشکار کنند.
در چارچوب تحلیلهای متعارف QEEG، نرمافزار NeuroGuide معمولاً بر مقایسه با پایگاه داده هنجاری و شاخصهای عمدتاً خطی تکیه دارد. با اینحال، این رویکرد برای مواجهه با ناهمگونیِ چند-وجهی اضطراب کفایت ندارد. اتکا به پایگاه داده هنجاری جامعهای که ممکن است تنوع سنی/فرهنگی را بهخوبی پوشش ندهند، ناتوانی در ادغام پویاییهای زمانی و نبودِ پشتیبانی مؤثر از شاخصهای غیرخطی که در دادههای اضطراب معنادار گزارش میشوند، همگی به محدودیت قدرت کمک تشخیصی منجر میشوند (23، 24). افزون بر این، نسبتهای طیفیِ کاربردی (نظیر تتا/بتا یا آلفا/دلتا) و الگوهای کوهرنس باندهای سریع (بتا/بتای بالا) وقتی جدا از شاخصهای غیرخطی، عدمتقارنهای ناحیهای و بررسی سن و جنس تحلیل شوند، تصویر ناقصی از فیزیولوژی اضطراب ارائه میدهند. بهبیان دیگر، NeuroGuide در شکل فعلیاش یکپارچهسازی چندشاخصه و مدلسازی ناهمگونی را که برای طبقهبندی دقیق و پیشبینی پاسخ درمان (شخصیسازی مداخله) ضروری است، بهخوبی پوشش نمیدهد (23). این محدودیتها لزومِ گذار به رویکردهای نوینترِ مبتنی بر مدلهای هنجاری پیشرفته، خوشهبندی دادهمحور، و ادغام همزمانِ شاخصهای خطی/غیرخطی/نسبتهای طیفی را برجسته میکند تا بتوان مارکرهای اضطرابی را با اطمینان بالینی بیشتری تفسیر و بر اساس آنها درمان را شخصیسازی کرد (25).
با توجه به چالشهای موجود در تحلیل سنتی QEEG، مانند ناهمگونی مارکرها و محدودیتهای نرمافزارهایی نظیر NeuroGuide، نیاز به راهکارهای نوین برای افزایش کاربرد بالینی QEEG بیش از پیش احساس میشود (26). مجموعه QEEGhome، به عنوان یک پلتفرم پیشرو در تحلیل الکتروانسفالوگرافی کمّی، متوجه این خلأ شده و با تمرکز بر ارتقای دقت تشخیصی و درمانی، رویکردی نوآورانه اتخاذ کرده است.
یکی از ابتکارات کلیدی این شرکت، افزودن صفحات "پاتولوژیک-محور" (Pathology-specific Pages) به گزارشهای QEEG است. این صفحات با ادغام همزمان مارکرهای فرکانسی و مارکرهای غیرخطی طراحی شدهاند تا ناهمگونیها را مدیریت کنند و اطلاعات جامعی ارائه دهند (27).
صفحات پاتولوژیک گزارشهای نقشه مغزی QEEGhome با بررسی تشخیصهای افتراقی (DDX) بیماریها و مارکرهای مرتبط با آنها، از جمله Anxiety، به روانپزشکان کمک میکنند تا علاوه بر تشخیص اصلی، به ارزیابی differential diagnosisها و comorbidityها بپردازند. استفاده همزمان از دادههای خطی و غیرخطی در این سیستم، که بر پایه الگوریتمهای یادگیری ماشین آموزشدیده و بر پایه دادههای ایرانی فاقد مداخله دارویی استوار است، دقت کمک تشخیصی را افزایش میدهد و مسیر شخصیسازی درمان را تسهیل میکند (28). در ادامه این مقاله، به بررسی مفصلتر صفحه پاتولوژیک Anxiety و صفحات دیگر این ریپورت در اختلالات اضطرابی و نقش آن ها در بالین خواهیم پرداخت.
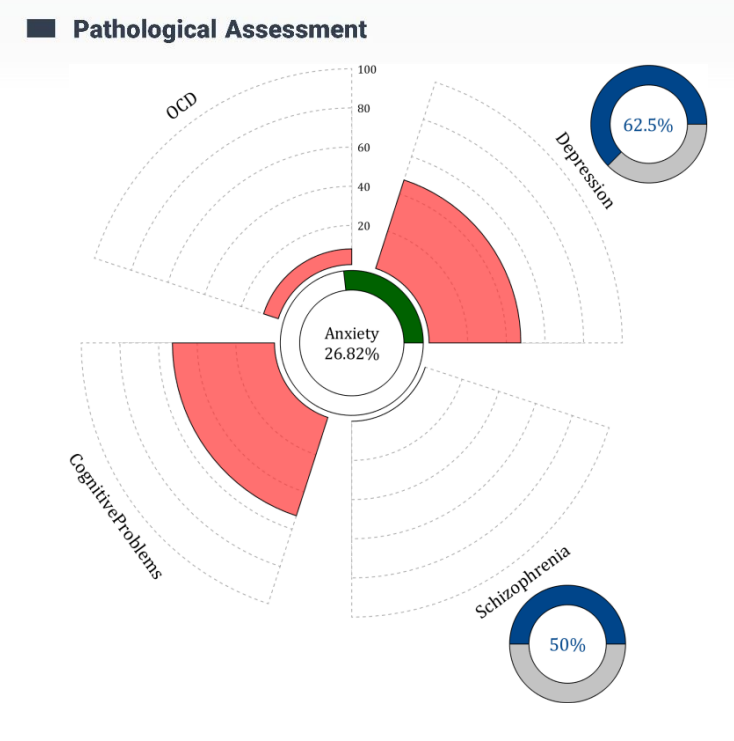
صفحه پاتولوژیک Anxiety در سیستم گزارشهای QEEGhome ابزاری پیشرفته برای مدیریت پیچیدگیهای تشخیص افتراقی (DDX) و همبودیها (Comorbidity) در این اختلال است. همانطور که در مطالعات اخیر نشان داده شده است، اضطراب اغلب با علائم متفاوتی مانند نگرانی مداوم، تنش عضلانی، بیقراری، و حملات پانیک همراه است که میتواند با اختلالات مشابه مانند افسردگی اساسی (MDD)، اختلال وسواس فکری-عملی (OCD)، اختلال کمبود توجه و بیش فعالی (ADHD)، و حتی اسکیزوفرنی همپوشانی داشته باشد. این همپوشانی میتواند تشخیص را پیچیده کند. افزون بر این، وجود همبودیهایی مانند افسردگی میتواند به تفسیر نادرست منجر شود.
صفحه پاتولوژیک QEEGhome با تکیه بر الگوریتمهای یادگیری ماشین و دادههای الکتروفیزیولوژیکی، این ناهمگونیها را مدیریت میکند. این صفحه با استفاده از نورومارکرهای متعدد و مقایسه پروفایل بیمار با دیتابیس ایرانی فاقد مداخله دارویی، احتمال حضور اضطراب، تشخیصهای افتراقی و همبودیهای احتمالی مانند MDD، OCD یا اسکیزوفرنی را به صورت کمّی ارائه میدهد.
برای استفاده از این صفحه، روانپزشک میتواند به شرح زیر عمل کند: ابتدا، نمودار مرکزی را بررسی کند که احتمال تشخیص اصلی (در اینجا ۲۶.۸۲٪ برای اضطراب) را نشان میدهد. این مقدار به عنوان پایه تشخیص اولیه در نظر گرفته میشود. سپس، دایرههای جانبی را تحلیل کند که احتمال تشخیصهای افتراقی (مانند MDD با ۶۲.۵٪ یا اسکیزوفرنی با ۵۰٪) را نشان میدهند. در نمودار همبودیها، قطاعهای صورتی شدت و احتمال همزمانی علائم را نشان میدهند: برای مثال در این نمودار «OCD» کمترین سهم را دارد و بار همبودیِ کمی را نمایش میدهد. در قطاع دیگر نمودار depression مشاهده میشود که در حدود 40 الی 50 درصد همبودی را نشان میدهد که قابل توجه است. آنالیز دادههای این بیمار همچنان ریسک مشکلات شناختی در حد 45 درصد نشان میدهد که میتواند زنگ خطر برای بیماریهای شناختی در آینده باشد و میتواند پزشک را در رابطه با تحت نظر قرار دادن بیمار برای جلوگیری از بیماریهای شناختی در آینده گوش به زنگ نگه دارد.
در نهایت پزشک با توجه به توضیحات مراجعهکننده، که علائم بالینی مانند حملات پانیک یا نگرانیهای مداوم را با الگوهای QEEG مرتبط میکند، میتواند تشخیص نهایی را تنظیم کند. این رویکرد به پزشک کمک میکند تا از خطاهای تشخیصی مانند اشتباه گرفتن اضطراب با افسردگی یا ADHD جلوگیری کرده و درمان را با در نظر گرفتن کل تابلوی بالینی بیمار شخصیسازی کند.
این روش، با ادغامنورومارکرهای EEG و تحلیل هوش مصنوعی، نه تنها دقت در بررسی بیمارهای روانپزشکی را افزایش میدهد، بلکه به روانپزشکان امکان میدهد تا با اطمینان بیشتری به مدیریت بیماران مبتلا به اضطراب و همبودیهای آن بپردازند.

یکی از شاخصهای کلیدی در تحلیل QEEG که میتواند اطلاعات ارزشمندی در مورد عملکرد مغزی ارائه دهد، Alpha Peak Frequency (APF) است. APF به فرکانس غالب در باند آلفا اشاره دارد که در EEG اندازهگیری میشود و نشاندهنده سرعت نوسانات مغزی در حالت استراحت است. این شاخص اغلب در شرایط چشم بسته (Eyes Closed) و چشم باز (Eyes Open) ارزیابی میشود و میتواند با عملکرد شناختی، توجه، و حالات عاطفی مرتبط باشد.
مقدار نرمال APF بسته به سن متفاوت است و با رشد و پیری تغییر میکند. این تغییرات نشاندهنده بلوغ سیستم عصبی در کودکی و کاهش کارایی شناختی با پیری است(29).
تغییرات APF در نواحی anterior و posterior مغز معانی متفاوتی دارند. معمولاً یک گرادیان منفی از posterior به anterior وجود دارد، به طوری که APF در posterior بالاتر و در anterior پایینتر است، که این نشاندهنده توزیع طبیعی فعالیت آلفا در مغز است. افزایش APF میتواند با عملکرد شناختی بهتر، هوش بالاتر، یا حالات اضطرابی و بیشفعالی مرتبط باشد، در حالی که کاهش APF اغلب با اختلالات شناختی، افسردگی، پیری زودرس، یا مشکلات توجه همراه است. در نواحی anterior، کاهش APF ممکن است به نقص در کنترل اجرایی و تصمیمگیری اشاره کند، در حالی که در posterior، کاهش آن میتواند با مشکلات پردازش بصری و آرامسازی مغزی مرتبط باشد(30).
در بیماران مبتلا به اضطراب، تغییرات APF اغلب ناهمگون است، اما مطالعات نشان میدهند که APF ممکن است بالاتر از نرمال باشد، به ویژه در نواحی frontal و occipital در شرایط چشمان باز، که این میتواند با افزایش فعالیت در باندهای آلفا و نشاندهنده حالت hyperarousal و نگرانی مداوم باشد. با این حال، در نواحی posterior تحت شرایط چشمان بسته، این الگو با شدت علائم اضطرابی مانند حملات پانیک یا تنش عضلانی مرتبط است (31).

در ادامه بررسیها در تشخیص و ارزیابی اضطراب از طریق QEEG، به شاخص سطح برانگیختگی (Arousal Level) میرسیم. سطح برانگیختگی به سطح هوشیاری، بیداری و فعالسازی مغز اشاره دارد و نشاندهنده تعادل بین حالات آرامش (مانند خواب یا استراحت) و هیجان (مانند توجه شدید یا استرس) است (32). این مفهوم بر اساس فعالیت الکتریکی مغز در باندهای فرکانسی مختلف محاسبه میشود و با سیستمهایی مانند Ascending Reticular Activating System (ARAS) مرتبط است که شامل ساختارهایی مانند reticular formation ساقه مغز، هستههای intralaminar تالاموس، و قشر مغز میشود. سطح arousal نه تنها به هوشیاری کمک میکند، بلکه با پاسخهای فیزیولوژیک مانند ضربان قلب، رسانایی پوست، و ترشح کورتیزول همبستگی دارد و اختلال در آن میتواند منجر به علائمی مانند بیخوابی، خستگی، یا بیشفعالی شود.
در نرمافزارهای سنتی مانند NeuroGuide، شاخص arousal level به صورت مستقیم و بصری ارائه نمیشود که این امر میتواند ناکارآمد و پرخطا باشد. در مقابل، گزارشهای QEEGhome با ادغام مارکرها، این شاخص را به صورت یک جدول بصری استخراج و نمایش میدهد.
در بیماران مبتلا به اضطراب، سطح برانگیختگی اغلب متفاوت از اختلالات دیگر است. برخلاف OCD یا MDD که با برانگیختگی متغیر یا پایین همراه است، اضطراب معمولاً با hyperarousal (برانگیختگی بالا) همراه است (33). مطالعات نشان میدهند که بیماران اضطرابی پروفایل arousal متفاوتی، مانند افزایش فعالیت بتا/گاما در نواحی frontal (مرتبط با نگرانی مداوم و hypervigilance) همراه با افزایش یکنواخت در شاخصهای فیزیولوژیک مانند ضربان قلب دارند. تفاوتهای مشاهدهشده میتواند در تمایز اضطراب از اختلالات مشابه مؤثر باشد و این نتیجه را به همراه آورد که اضطراب عمدتاً با اختلال در شبکههای عاطفی و پاسخهای استرسی (مانند مدارهای آمیگدالو-کورتیکال) مرتبط است، نه با کاهش کلی سطح برانگیختگی(34). در برخی موارد، اضطراب ممکن است با arousal نرمال در نواحی پسسری همراه باشد، که با علائمی مانند تنش عضلانی و حملات پانیک همخوانی دارد.
بر اساس دادههای جدول ارائهشده توسط QEEGhome، سطح برانگیختگی (Arousal Level) در ارزیابی اضطراب به صورت دقیقتری در اختیار شما قرار داده میشود.
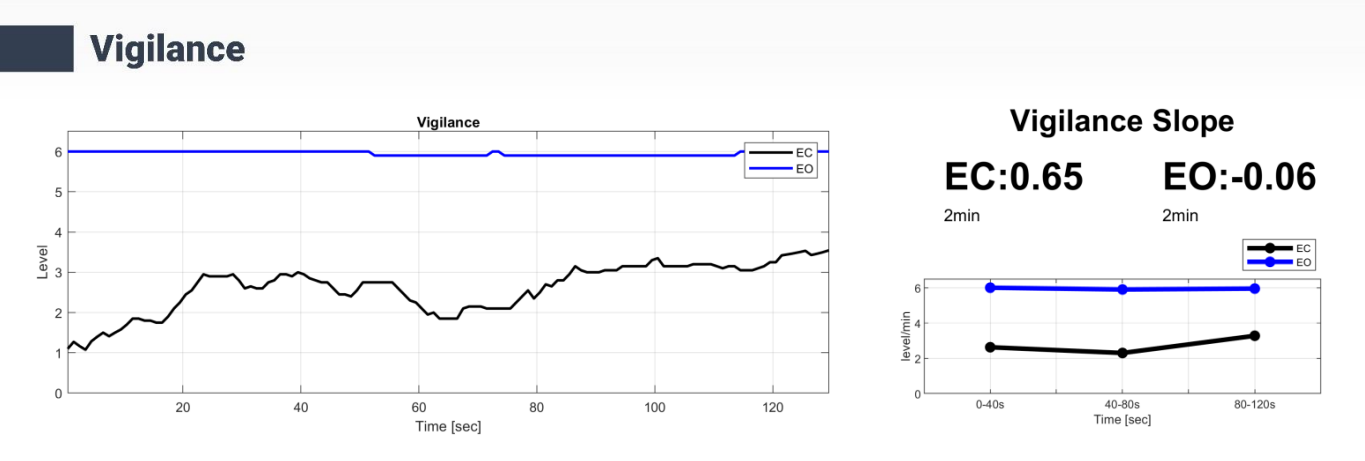
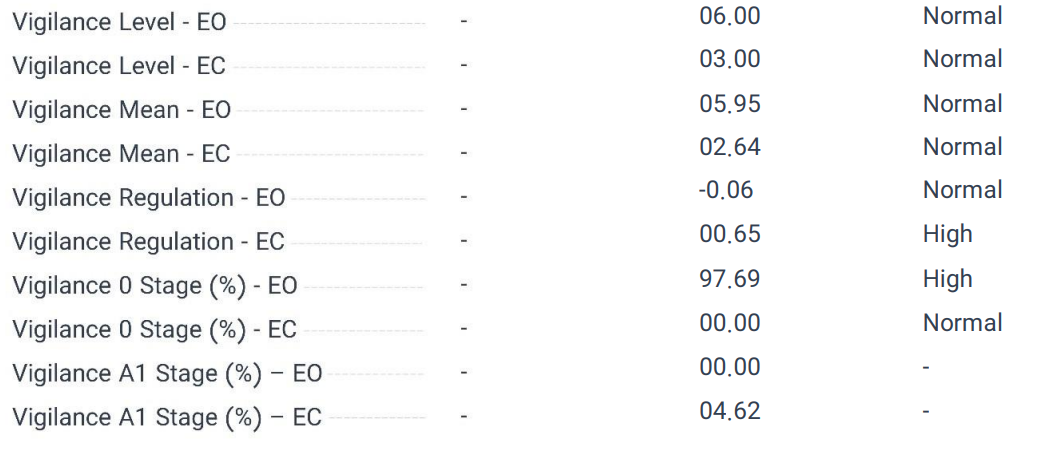
بررسی هوشیاری (Vigilance) در اختلال اضطراب یکی از جنبههای کلیدی برای درک بهتر پاتوفیزیولوژی و مدیریت این اختلال است. vigilance به عنوان توانایی حفظ بیداری و توجه پایدار تعریف میشود و ارتباط نزدیکی با سطح برانگیختگی مغزی و عملکرد شناختی دارد. در بیماران مبتلا به اضطراب، الگوهای هوشیاری اغلب با hypervigilance (هوشیاری بیش از حد) مشخص میشود، که شامل افزایش زمان سپریشده در مراحل پایین vigilance (مانند مرحله 0) و نوسانات در تنظیم برانگیختگی همراه است (35). تحقیقات نشان میدهند که بیماران اضطرابی معمولاً پروفایلی از برانگیختگی بالا و ناپایدار دارند، که شامل افزایش فعالیت بتا/گاما در نواحی frontal مرتبط با نگرانی مداوم و hyperarousal است. این الگو با علائمی مانند تنش عضلانی، حملات پانیک و مشکلات تمرکز پایدار مرتبط است و میتواند با آزمونهایی مانند Continuous Performance Test (CPT) تأیید شود (36). در مقابل، این ناهمگونی ممکن است به عنوان مکانیسم دفاعی برای پاسخ به تهدیدهای ادراکشده توضیح داده شود. دادههای QEEGنیز این hypervigilance را تأیید میکند و میتواند به تمایز اضطراب از اختلالات مشابه مانند OCD که با هوشیاری متغیر مشخص میشود، کمک کند. از نظر بالینی، بررسی vigilance با استفاده از ابزارهایی مانند QEEG میتواند به پیشبینی پاسخ به درمانهای دارویی، مانند بنزودیازپینها یا SSRIs، و مداخلاتی مانند نوروفیدبک منجر شود. به عنوان مثال، تنظیم فعالیت بتا در نواحی frontal از طریق نوروفیدبک میتواند به کاهش علائم اضطرابی و بهبود پایداری هوشیاری کمک کند (37). این رویکرد، با در نظر گرفتن الگوهای منحصر به فرد هر بیمار، میتواند دقت تشخیص و شخصیسازی درمان را بهبود بخشد. بر اساس دادههای جدول EEG Neuromarker Values، شاخصهای هوشیاری در این بیمار مبتلا به اضطراب نشاندهنده الگوی hypervigilanceاست. به عنوان مثال، Vigilance Level-EO با مقدار 06.00 و Vigilance Mean-EO با مقدار 05.95 در محدوده "Normal" قرار دارند، اما Vigilance 0 Stage (%) - EO با مقدار 97.69 (بالا) نشاندهنده زمان طولانی سپریشده در حالت هوشیاری پایین و آمادهباش مداوم است، که با اضطراب سازگار است. این افزایش ممکن است به اختلال در تنظیم برانگیختگی قشری (cortical arousal) اشاره داشته باشد، که با Vigilance Regulation-EC با ارزش 0.65 (بالا) نیز همخوانی دارد و نشاندهنده ناپایداری در تنظیم هوشیاری است. همچنین،Vigilance Regulation-EO با ارزش -0.06 (نرمال) و Vigilance A1 Stage (%) - EC با 04.62 نشاندهنده تلاش برای حفظ هوشیاری بالا در حالت استراحت است، که با علائم اضطرابی مانند نگرانی مداوم و کاهش آرامسازی مغزی در نواحی posterior مرتبط است.
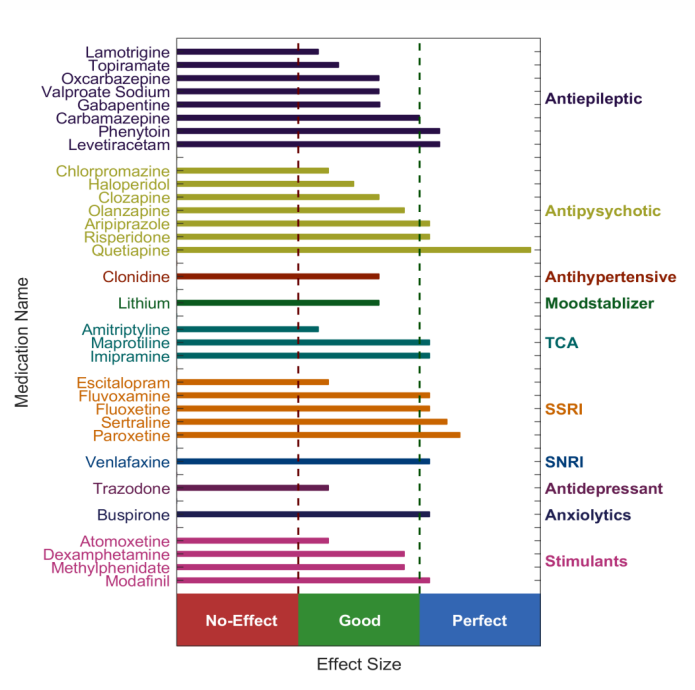
در ادامه بررسی نقش QEEG در تشخیص و درمان اضطراب، به صفحه پیشبینی پاسخ دارویی (Medication Response Page) در گزارشهای QEEGhome میرسیم. این صفحه ابزاری پیشرفته و شخصیسازیشده است که با استفاده از ویژگیهای زیستی منحصر به فرد مغز هر فرد، مانند توان امواج مغزی، عدمتقارن، همگامسازی و شاخصهای غیرخطی در دادههای QEEG، پیشبینی میکند که کدام دارو برای بیمار بهترین اثر را خواهد داشت. این ابزار با تحلیل الگوهای مغزی بیمار نشان میدهد کدام داروها احتمالاً پاسخ درمانی بهتری ایجاد میکنند و کدامها ممکن است بیتأثیر باشند یا مقاومت به آنها وجود داشته باشد، که این امر بر پایه شواهد pharmaco-QEEG استوار است. پزشک پس از ارزیابی بالینی، تعیین تشخیص اولیه و انتخاب کلاس یا چند گزینهٔ دارویی مدنظر، به این نقشه دارویی مراجعه میکند تا احتمال اثربخشی هر دارو را بر اساس شواهد pharmaco-QEEG مقایسه کند. سپس با در نظر گرفتن تداخلات دارویی، عوارض جانبی، بیماریهای همراه، ترجیحات بیمار و الزامات ایمنی، از میان گزینهها موثرترین و مناسبترین دارو را برای همان بیمار برمیگزیند. آستانههای «No-effect / Good / Perfect» صرفاً شاخصهای کمکی مبتنی بر شواهد برای رتبهبندیاند و جایگزین قضاوت بالینی یا راهنماهای درمانی نیستند؛ تصمیم نهایی ترکیبی از شواهد QEEG و ملاحظات بالینی است.
در نمودار ارائهشده توسط QEEGhome، داروها بر اساس دستهبندیهای مختلف (مانند Antiepileptic، Antipsychotic، Mood stabilizer، TCA، SSRI، SNRI، Antidepressant، Anxiolytics و Stimulants) با مقیاس افقی از "No-effect" (سمت چپ، نشاندهنده عدم پاسخ یا مقاومت) به "Good" (وسط، پاسخ متوسط) و "Perfect" (سمت راست، پاسخ عالی) نمایش داده شدهاند.
برای مثال، در دسته SSRIها که اغلب خط اول درمان اضطراب هستند، داروهایی مانند Fluoxetine و Sertraline در محدوده "No-effect" تا "Good" قرار دارند، که این میتواند نشاندهنده پاسخ متوسط بر اساس الگوهای QEEG بیمار باشد، در حالی که Paroxetine و Escitalopram کمی بهتر (نزدیک به"Good") ارزیابی شدهاند. در دسته Antipsychotic ها، داروهایی مانند Risperidone و Quetiapine در محدوده "Good" قرار گرفتهاند، که این میتواند برای موارد اضطراب مقاوم به درمان که نیاز به augmentation با آنتیسایکوتیکها دارند، مفید باشد. داروهای ضداضطراب مانند Buspirone در محدوده "Good" ارزیابی شده است، که ممکن است برای اضطراب عمومی (GAD) بدون وابستگی مناسب باشد، اما نیاز به احتیاط دارد. این تفسیر، با ادغام دادههای QEEG بیمار، به روانپزشک کمک میکند تا از داروهایی مانند Amitriptyline (در TCAها، نزدیک به"Good") که مطالعات pharmaco-QEEG آن را به عنوان گزینه مؤثر در اضطراب مقاوم نشان میدهند، بهره ببرد و از گزینههای کماثر مانند برخی آنتیاپیلپتیکها (مانند Carbamazepine در"No-effect") اجتناب کند. این صفحه، در نهایت، مسیر درمان را کوتاهتر و شخصیسازیشدهتر میکند و از آزمون و خطاهای غیر ضروری جلوگیری مینماید.
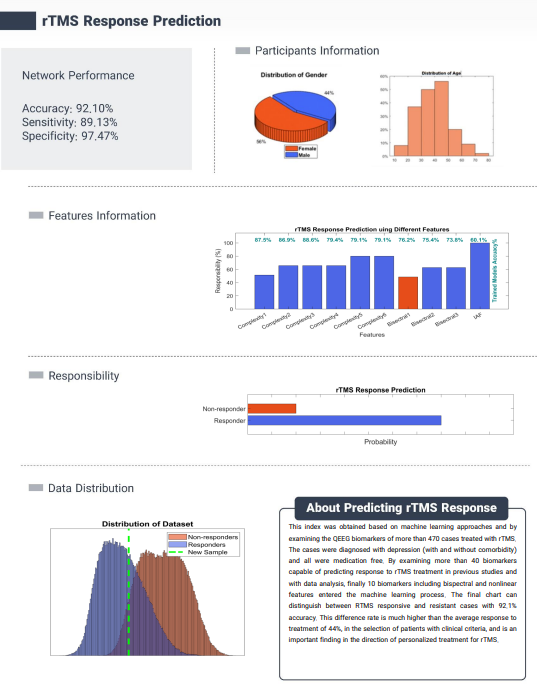
در ادامه بررسی ابزارهای پیشرفته در گزارشهای QEEGhome برای مدیریت اضطراب، به صفحه پیشبینی پاسخ به rTMS (Repetitive Transcranial Magnetic Stimulation) میرسیم. ابتدا لازم است توضیح دهیم که rTMS چیست. rTMS یک روش درمانی غیرتهاجمی است که از میدانهای مغناطیسی پالسی برای تحریک مستقیم نواحی خاص مغز استفاده میکند. در این روش، یک کویل مغناطیسی روی پوست سر قرار میگیرد و پالسهای مغناطیسی کوتاهمدت تولید میشود که جریان الکتریکی خفیف بدون نیاز به جراحی یا بیهوشی در نورونهای قشر مغز ایجاد میکند. این تحریک میتواند فعالیت عصبی را تعدیل کند، مانند افزایش یا کاهش اتصالپذیری در مدارهای مغزی، و اغلب برای درمان اختلالات روانپزشکی مانند افسردگی مقاوم، اضطراب و OCD به کار میرود. نحوه عملکرد آن بر پایه اصل تحریک تکراری است که میتواند ، به عنوان مثال با هدف قرار دادن نواحی مانند amygdala یا prefrontal cortex در اضطراب، که با تنظیم پاسخهای عاطفی و hyperarousal مرتبط هستند پلاستیسیته عصبی را تغییر دهد (38). rTMS به عنوان یک درمان شناختهشده برای اضطراب (به ویژه اضطراب comorbid با افسردگی) ، در سالهای ۲۰۲۱ و ۲۰۲۲ توسط FDA (اداره غذا و دارو ایالات متحده) برای درمان افسردگی با همآیندی اضطراب تایید شد، و اخیراً در ۲۰۲۴ برای anxious depression تأییدیههای جدیدی دریافت کرده است (39). این تأیید بر اساس مطالعات بالینی است که نشاندهنده کاهش قابل توجه علائم اضطرابی در بیماران مقاوم به درمانهای استاندارد (مانند SSRIها یاCBT) هستند، با نرخ پاسخ حدود ۳۰-۵۰ درصد در برخی تحقیقات است (40). صفحه پیشبینی پاسخ rTMS در گزارشهای QEEGhome با استفاده از مارکرهای خطی و غیرخطی به بررسی احتمال پاسخ بیمار به این درمان میپردازد. این صفحه، که بر پایه الگوریتمهای یادگیری ماشین آموزشدیده و با دادههای QEEG توسعه یافته، دقت بالایی ارائه میدهد (مانند دقت ۹۲.۱۰٪، حساسیت ۹۲.۱۳٪ و specificity ۹۷.۴۷٪ در مدلهای ارزیابیشده). پزشک با استفاده از این صفحه، در کنار علائم بالینی بیمار (مانند شدت نگرانی مداوم، حملات پانیک، همآیندیها مانند افسردگی یا OCD) و شرایط کلی (مانند سن، تاریخچه پزشکی و دسترسی به تجهیزات)، میتواند در رابطه با ادامه درمان با rTMS تصمیمگیری کند. برای مثال، اگر پیشبینی نشاندهنده پاسخدهی بالا باشد (مانند Responder در نمودار)، پزشک میتواند rTMS را به عنوان گزینه اصلی پیشنهاد دهد، در حالی که در موارد non-responder، به سمت درمانهای جایگزین مانند داروهای augmentation یا نوروفیدبک حرکت کند. این رویکرد شخصیسازیشده، بر اساس شواهد QEEG، نرخ موفقیت درمان را افزایش میدهد و از هزینههای غیر ضروری جلوگیری میکند.
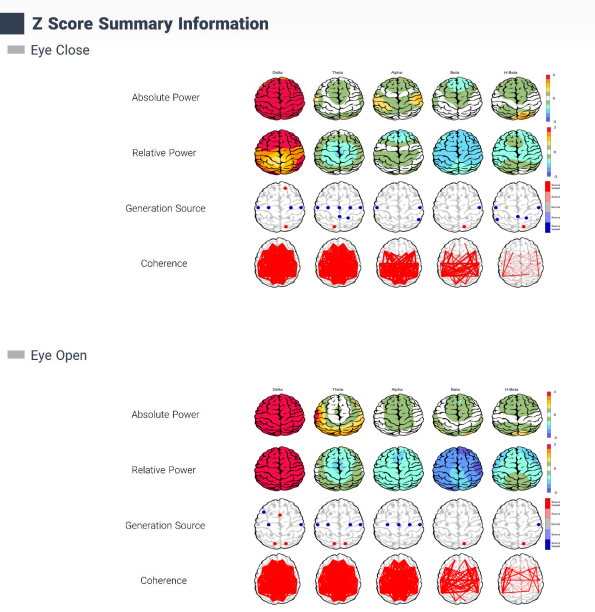
بخش Z-Score Information در گزارشها، نمایانگر انحراف استاندارد فعالیت امواج مغزی در باندهای فرکانسی (دلتا، تتا، آلفا، بتا و هایبتا) نسبت به یک پایگاه داده نرمال (متشکال از افراد ایرانی) است و در دو حالت چشمان بسته (EC) و چشمان باز (EO) ارزیابی میشود. نقشههای توپوگرافیک با رنگهای مختلف (آبی برای انحرافات پایینتر، قرمز برای انحرافات بالاتر از نرمال) شدت این انحرافات را در نواحی مختلف مغز نشان میدهند. بخش Absolute Power قدرت مطلق امواج را و Relative Power درصد هر باند فرکانسی نسبت به کل فعالیت مغزی را نمایش میدهد. نقاط مشخصشده (مانند قرمز و آبی) نشاندهنده منابع تولید (Generation Source) هستند که انحرافات قابلتوجه را برجسته میکنند. این مارکر به شناسایی الگوهای غیرطبیعی، مانند افزایش دلتا در Anxiety، کمک میکند و برای تشخیص افتراقی و برنامهریزی درمانی مفید است.
صفحه EEG Spectra در گزارشها، توزیع قدرت امواج مغزی را در باندهای فرکانسی متنوع (دلتا، تتا، آلفا، بتا و بتای بالا) در نواحی گوناگون مغز به نمایش میگذارد. این نقشهها بر پایه الکتروانسفالوگرافی کمی (QEEG) تهیه شدهاند و فعالیت الکتریکی مغز را در حالتهای چشمان بسته (EC) و چشمان باز (EO) با یکدیگر مقایسه میکنند. در این تصویر، نقشههای توپوگرافیک شدت قدرت هر باند فرکانسی را در الکترودهای خاص سر (مانند Fp1، F7، T3 و غیره) برجسته میسازند، در حالی که نمودارهای خطی، جزئیات دقیقتری از قدرت را در فرکانسهای معین ارائه میدهند. گرادیان رنگی (از آبی برای قدرت پایین تا قرمز برای قدرت بالا) انحرافات از نرمال را مشخص میکند، و نقاط آبی به عنوان محلهای سورسهای کاهش قدرت باندهای فرکانسی (منابع کاهش فعالیت)، همراه با نقاط قرمز به عنوان قطبهای افزایش فعالیت سورسها (قطبهای مقابل در دیپولهای الکتریکی الگوهای تغییرات و توزیع سورسها را ترسیم میکنند. این نمودار به ویژه در تشخیص اینکه آیا یک باند فرکانسی از سورس غیرطبیعی (مانند فعالیتهای پاتولوژیک یا اختلالیافته) تولید میشود یا خیر (با تعیین کاهش یا افزایش فعالیت)، نقش یاریرسانی دارد و در شناسایی الگوهای غیرعادی مرتبط با اختلالاتی مانند اضطراب مفید است.

در ادامه بررسی ابزارهای پیشرفته در مدیریت اضطراب، به نقش پرسشنامهها به عنوان روشهای ارزیابی subjective میپردازیم. پرسشنامهها به عنوان ابزاری متداول در روانپزشکی، نقش غیرقابلانکاری در ارزیابی علائم بیمار دارند و به درک تجربه ذهنی او از علائم، مانند شدت نگرانی مداوم، حملات پانیک، یا تنش عضلانی، کمک میکنند. ابزارهایی مانند مقیاس اضطراب بک (BAI) از جمله این روشها هستند که به صورت مستقیم از بیمار یا درمانگر اطلاعات جمعآوری میکنند (42). در تیم QEEGhome، با درک اهمیت این روشهای ذهنی، بخشی اختصاصی برای درمانگران طراحی شده است که در کنار بارگذاری فایل خام نوار مغزی، امکان تکمیل پرسشنامهها را نیز فراهم میکند. این سیستم به گونهای عمل میکند که دیدگاه بیمار از علائم خود (بر اساس پاسخهای مستقیم) و دیدگاه بالینر (بر اساس مشاهده و ارزیابی بالینی) را تحلیل میکند. در نهایت، این دادهها با اطلاعات استخراجشده از نقشه مغزی بیمار (مانند مارکرهای خطی و غیرخطی QEEG، APF و سطح arousal) ترکیب میشوند تا یک پرسپکتیو جامع و چندوجهی به درمانگر ارائه دهند. این رویکرد ترکیبی، به روانپزشک کمک میکند تا با در نظر گرفتن هم تجربه ذهنی بیمار و هم دادههای عینی مغزی، تشخیص دقیقتری ارائه کرده و برنامه درمانی شخصیسازیشدهتری (مانند ترکیب rTMS، داروها، یا نوروفیدبک) طراحی کند (43).

Luo, X., Zhou, B., Fang, J., Cherif-Riahi, Y., Li, G., & Shen, X. (2024). Integrating EEG and ensemble learning for accurate grading and quantification of generalized anxiety disorder: A novel diagnostic approach. Diagnostics, 14(11), 1122.